alternativy:
 1
1
Alternativní postup 1
Vstupní laboratoř k dispozici na EMR: leukocytóza 30,65 x 10/9 v litru. O intenzitě dehydratace svědčí hodnoty hematokritu 0,51 a hemoglobinu 177 g/l. Těžká metabolická acidóza pH 6,99, laktát 11,3 BE -17.
Na EMR bylo možno zajistit arteriální katetr k možnosti časné monitorace hemodynamiky.
Pacientka měla známky těžké sepse, mohl být již na EMR proveden odběr krve na hemokulturu. Ten byl proveden až na KARIM po provedené operační revizi.
Pacientka byla observovaná a adekvátně symptomaticky léčena nejprve na expektačním lůžku (přes noc), pak na EMR a JIP. K indikaci chirurgické revize došlo až následující den odpoledne. Otázkou je načasování kauzálního ošetření ložiska sepse- toxického megacolon.
×
 2
2
Alternativní postup 2
Na JIP po dalším konziliu chirurga již indikována z vitální indikace k operační revizi. Byla ventilačně suficientní, plně při vědomí, oběhově na podpoře noradrenalinem v nízké dávce do 0,1 mikrogramu/kg/min, sinusová tachykardie, TK 80/40, P 144 /min, DF 26 /min. Diuréza zachována 80-100 ml/hod. TT 36,4 st. C. Bledý kolorit kůže, hojná vodnatá stolice. IAP 30 cm H2O. Do ATB terapie empiricky doplněn Metronidazol.
×
 3
3
Alternativní postup 3
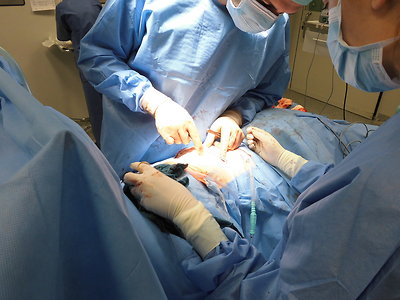
Z operačního protokolu: v dutině břišní je zmnožený, lehce přikalený jantarový výpotek, jinak se z dutiny břišní line hnilobný puch - není perforace střeva, ale prakticky celé tlusté střevo je enormně distendované na 12 - 15 cm, ischemické, v oblasti sigmatu před perforací. Je -li vůbec šance zvládnout těžký septický šok, pak nelze uvažovat o žádném jiném výkonu, než o subtotální proktokolektomii a terminální ileostomii (tenká klička vpořádku). 15 cm před Bauhinskou chlopní provedena discise a uzavření terminálního ilea. Pak skeletizace kolon ascendens, transversa až po a.colica media. Distální rektum se zdá vitální - skeletizace - uzavřeno a resekováno (ala Harmtann), ponechaný pahýl cca 10-12 cm. Dokončena subtotální proktokolektomie, preparát hmotnosti 5000 g. Po rozstřižení sliznice v celém rohzsahu kompletně nekrotická. Dokončena ileostomie, drenáž, laváž.
×
 ČAS 0
ČAS 0